港怡医院经验分享 — 治疗早期子宫内膜样腺癌
子宫体癌概述
子宫体癌是香港最常见的妇科癌症。根据香港癌症资料统计中心(www3.ha.org.hk/cancereg/ ) 的最新数据,子宫体癌在最常见的女性癌症中排名第四。可幸的是,大多数患有子宫体癌的女性在早期都会出现停经后出血的情况。因此,每四位患有子宫体癌的病人当中,有三位是在最早期(即第一期)时发现,而第一期发现的子宫体癌,治愈率超过 80% 。然而,值得留意的是子宫体癌病人的柏氏抹片结果亦可能是正常的。
妇科医生除了会为出现停经后出血情况的病人进行妇科检查外,亦会为她们进行超声波检查。事实上,大多数出现停经后出血的女性均没有癌症,超声检查结果亦可能为正常。然而,少数人可能会有增厚的子宫内膜。正常停经后妇女的子宫内膜厚度应为 5 毫米或以下,任何厚于 5 毫米的情况都可能表示有增生情况,这是癌前病变或癌症其中会出现的情况。妇科医生会尝试透过诊所内可进行的子宫内膜抽吸术,从子宫内膜获取组织学样本。这方法对诊断子宫体癌的准确率超过90%,妇科医生或者也可安排病人接受诊断性宫腔镜检查和刮宫术,以取得组织学的诊断结果。
每四名患有子宫体癌的女性中,便有一名会在停经前出现异常月经出血。虽然大多数 40 岁后出现月经异常出血的病人,在停经前几年均会因荷尔蒙失调而被诊断为患上功能失调性子宫出血,但医生亦必须考虑病人患上子宫体癌的可能性,尤其是对激素治疗没有反应的病人。
当透过组织学检查确诊为子宫体癌后,病人通常会被转介至妇科肿瘤科专科医生。妇科肿瘤科医生会进一步评估病人情况,将其分为适当的风险状态,以确定进行手术治疗。
医院管理局, 香港癌症资料统计中心 (www3.ha.org.hk/cancereg)
在港怡医院,主诊的妇科肿瘤科医生会得到由妇科肿瘤科、临床肿瘤科、肿瘤外科、肿瘤内科、放射科和病理学专科的医生所组成的跨专科团队的支援。这个跨专科医生团队会组成一个妇科肿瘤学委员会。自医院成立以来,妇科肿瘤学委员都会每月定期举行会议,并欢迎所有对治疗妇科癌症有兴趣的医生参加。
妇科肿瘤学委员会定期召开会议,探讨针对妇科癌症患者的最新循证治疗方法,从而了解当中哪些治疗方法和程序,可以于港怡安全且有效地应用在妇科癌症患者身上。癌症治疗的发展一日千里,团队除了必须追上最新的研究步伐外,亦同时要考虑为港怡的病人提供全面治疗方案包括手术、放射治疗、化疗、标靶疗法和其他证实为有效的治疗。
此外,妇科肿瘤学委员会亦讨论所有在港怡接受手术的妇科癌症患者,以确保她们获得最适当的治疗。会议亦会审核和检视所有获认可在港怡进行妇科癌症手术的医生所提供的治疗。据我们所知,港怡是香港唯一专为此目的而定期举行妇科肿瘤学委员会会议的私营医院。
妇科肿瘤学委员会的跨专科性质,确保港怡在治疗每位妇科癌症病人时,能结合团队成员的专科经验,公开、不偏不倚地审核每位患者所接受的治疗,确保港怡的病人得到具质素认保证的服务。港怡与香港大学合作的主要原则就是在港怡建立、促进和实行有效的临床管治。
自从妇科肿瘤学委员会成立后,跨专科团队在处理复杂癌症病例上的好处和优势有目共睹,因此港怡的其他外科专科亦开始就各自的专科领域,定期召开肿瘤委员会会议。
在第一次见病人时,妇科肿瘤科医生会详细向病人查问病史,并进行身体检查,包括妇科检查和超声波检查,亦会检视组织病理学报告和磁力共振(MRI)报告(如有)。 如没有 MRI检查报告,将安排进行腹部和骨盆的 MRI检查。
妇科肿瘤科医生在应诊后需解答以下问题:
- 病人所患上的癌症是哪一类型的组织学肿瘤? 最常见的肿瘤类型是子宫内膜样腺癌,亦即是本文的重点。
- 组织学分级属于哪一级的癌症(第一、二或三级)?
第一级(分化良好)或第二级(中度分化)的癌症被认为是低级别癌症,而第三级(分化不良)癌症则被认为是具有较高癌症扩散机会的高级别癌症。
- 所患上的癌症属于哪个阶段?根据现有证据,是否有任何癌症扩散的证据?
可幸的是,75% 的子宫内膜样腺癌病人在就诊时均属第一期或第二期(隐性)。
- 病人是否适合进行手术,如是者,她是否适合进行微创(腹腔镜)子宫切除术?
医生会根据这些评估,为病人的癌症经淋巴扩散的风险高低程度进行分级。
被归类为具低度的癌症淋巴扩散风险且没有手术禁忌情况的病人,会获建议接受腹腔镜子宫切除术合并双侧输卵管及卵巢切除术(切除子宫以及输卵管和卵巢)。 如果不建议进行腹腔镜检查,妇科肿瘤科医生可能会建议开腹手术切除子宫、输卵管和卵巢。
若病人被归类为具高度的癌症经淋巴扩散风险(表 1),医生除了会为病人切除子宫、输卵管和卵巢外,亦会进行涉及切除盆腔(不论是否有主动脉旁淋巴结)的分期性治疗程序,以了解影响最终分期的疾病淋巴扩散风险以及辅助治疗(如放射治疗)的必要性。
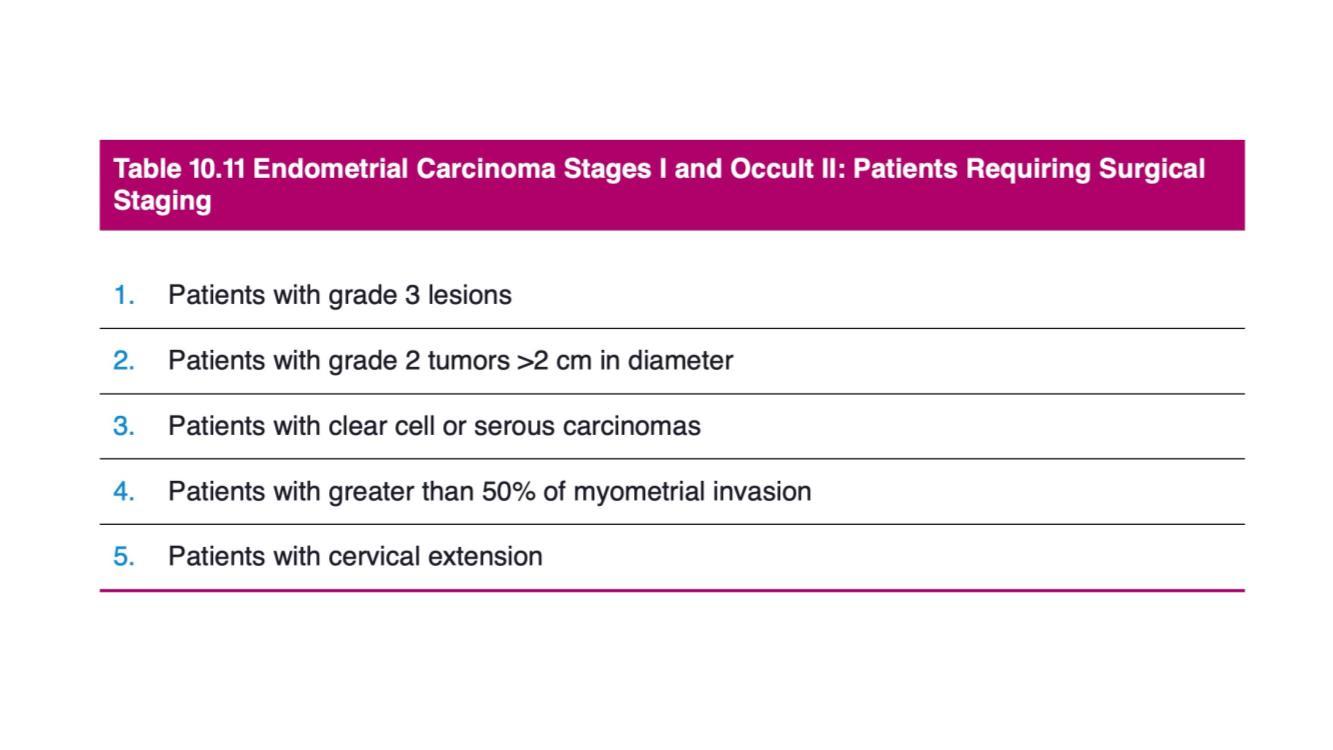
表 1:来源自Wolters Kluwer – Berek & Hacker’s Gynecologic Oncology(第 7 版,第 10 章)
早期低风险子宫体癌的标准手术治疗是腹腔镜子宫切除术合并双侧输卵管及卵巢切除术。相比起开腹手术,腹腔镜检查(微创手术)是现时治疗早期子宫体癌的既定手术方法,此手术不仅达到相同的存活率,病人亦能更快复原、减少住院时间和不良后果,以及有较佳的生活质素1、2、3、4。
要治疗早期高危子宫体癌,除了切除子宫、两侧输卵管和卵巢之外,亦需进行盆腔淋巴结切除术 (或需合并主动脉旁淋巴结清扫术)以作仔细的手术分期。这治疗程序是必须的,因为医生能根据最终的组织病理学结果,为病人度身定制合适的术后辅助治疗。
有赖妇科肿瘤科医生一直努力,务求令病人能在最少创伤的情况下得到最佳结果,手术的范围和手术方法亦得以不断发展。配合先进医疗科技,港怡一直为合适的早期低危子宫体癌的病人进行单孔腹腔镜手术(SILS)或阴道自然孔洞内视镜手术(vNOTES)。接受SILS 病人,其肚脐部位只会有一个伤口,而整个vNOTES的手术过程(包括腹腔镜检查 )更能在阴道内完成,完全不会造成可见的腹部伤口。
港怡亦与香港大学及其他主要的医疗机构合作,积极参与新技术和仪器的研究,务求在将病人创伤尽量减至最低的同时,亦不会影响存活率。在所有这些正进行的研究和技术改进的过程中,我们时刻都将病人安全放在首要位置。
分期手术后的结果可用作指引,以决定病人是否需要任何辅助治疗以进一步降低复发机会。由于任何额外的治疗都有潜在的副作用,故有必要决定哪些病人会从额外治疗中受益;相反,有些病人只需要观察而不需要接受额外治疗。随著将来会有如肿瘤分子谱分析等新资讯,一些现时沿用的指引亦将有所改变。目前港怡使用的是 ESMO-ESGO-ESTRO (2016) 指引,根据这指引及个别病人的不同情况,妇科肿瘤科医生会决定哪些额外治疗(如有)会对病人有好处。妇科肿瘤学委员会结合跨专科团队成员的经验和意见,亦会根据就个别病人因素和组织病理学的讨论而达成一致意见。
子宫体癌是最常见的妇科恶性肿瘤。可幸的是,由于大多数病人都会在早期就被诊断出来,故此治愈率非常高。妇科肿瘤科医生有责任根据手术前风险因素,为病人选择最合适的手术。手术后,妇科肿瘤科医生会根据手术后的发现和组织病理学结果,选择最合适的术后治疗选择。根据术后风险分级,病人可能只需接受观察,亦可能需要接受阴道近距离放射治疗或体外放射治疗结合化疗。港怡目前可为病人提供全方位的辅助治疗。
港怡在致力实践最新循证管理的同时, 亦明白到每位女士的个别情况不同。故此,我们会根据病人的独特情况,将这些指引适当地应用于她们身上。综合各成员的专业知识和经验,我们的跨专科妇科肿瘤学委员会可帮助妇科肿瘤科医生作出适当决定,令治疗效果更理想。
港怡与香港大学及其他主要的国际医疗机构合作,利用 IDEAL 指引 (https://www.ideal-collaboration.net),积极参与创新研究,了解使用最新内窥镜机械人和仪器的可行性6。考虑到这些新技术可能带来财政上的影响,我们在不影响病人安全和存活率的同时,不断寻求最佳和最具成本效益的仪器,为病人进行适当的微创手术。除了为病人带来裨益外,港怡亦努力寻求改善人体工程学和妇科外科医生手术环境的外科技术,使他们能够在不影响病人健康和安全的情况下,达到最佳表现。
凭借对病人的这项承诺,促使我们继续研究新发展,例如用于风险分级的子宫体癌分子谱分析和前哨淋巴结定位等,以代替为高危病人进行完全淋巴结切除术。
港怡具丰富妇科肿瘤学经验的跨专科团队致力为患有子宫体癌的病人提供最优质的循证治疗。我们的首要目标,是确保患者得到最安全和最合符成本效益的诊治。我们携手合作,并充分利用跨专科团队成员的综合经验,致力为病人提供最合适和创新的治疗。
病人情况
黄女士今年 60 岁,育有两名子女,亦有一名孙儿。她表示最近出现停经后出血的情况。黄女士于 52 岁停经,即八年前。多年来,她每年均会到她的妇科医生处进行定期妇科检查,而其柏氏子宫颈抹片检查和盆腔超声检查报告均属正常。六个月前,她做了一次例行妇科检查,及后连续两天,她发现内裤上出现血迹。除此以外,她在其他方面都很健康,亦没有任何不适。除了维他命丸外,她并不需要定时服用其他药物或补充剂。
因此,她决定咨询她相熟的妇科医生。医生为她进行了妇科检查及盆腔超声波检查。超声波结果显示其子宫内膜增厚至 1.2 厘米(正常内膜的厚度于停经后应少于5毫米)。她的妇科医生于是在其诊所内为她进行子宫内膜抽吸术,并将所得样本送往进行组织病理学检查。
三日后,黄女士接到诊所的来电,表示她需要会见她的妇科医生。医生向她解释说子宫内膜抽吸物显示她患有子宫内膜样腺癌,并将她转介至妇科肿瘤科医生作进一步治疗。
检查和诊断
妇科肿瘤科医生为黄女士检查,并检视了她的组织病理学报告。经阴道的超声波检查显示子宫大小正常,子宫内膜厚度为1.2厘米,肿瘤扩散到子宫肌层的可能极少(子宫肌层浸润)。医生检查了黄女士的两个卵巢,发现大小正常。临时诊断为临床第一期G2 (1aG2)子宫内膜样腺癌。医生安排黄女士在门诊进行腹部和骨盆腔磁力共振(MRI)检查,以进行术前分期和风险分级。
医生为黄女士解释MRI检查结果,结果显示有一个1.2 x 2.5厘米的子宫内膜肿瘤(子宫肌层),入侵范围少于50%的子宫肌层,而当中没有证据显示肿瘤扩散至子宫外。由于肿瘤属于组织病理学二级,最大直径超过 2 厘米的肿瘤,黄女士被归类为具有较高肿瘤经淋巴扩散风险,医生建议她进行腹腔镜全子宫切除术合并双侧输卵管及卵巢切除术和双侧盆腔淋巴结切除术(使用微创手术切除她的子宫、输卵管、卵巢和盆腔淋巴结)。医生向黄女士解释手术程序和风险,并获得她的同意进行手术。港怡医院还为她进行了费用咨询,以估算其手术的总医院费用。
治疗的旅程
黄女士在手术前一晚8时入住港怡,而手术定于第二天早上8时进行。黄女士进行了手术前血液检查、胸部 X 光和心电图检查。护士随后为她安排灌肠以清理肠道,为手术作好准备。此外,她被禁止于午夜 12时后进食固体食物。然而,直至早上6时前,亦即是手术前两个小时,她仍可继续喝透明的流质饮料。医护人员对黄女士就有关手术的任何问题都一一耐心解答。她的麻醉科医生也在手术前与黄女士见面,解释全身麻醉和手术后疼痛控制及风险,并获得她的同意进行麻醉。
翌日早上,黄女士进行了全腹腔镜子宫切除术合并双侧输卵管卵巢切除术和双侧盆腔淋巴结切除术,手术成功且失血量极少。黄女士于手术后复原顺利,而手术当天晚上更可进食。由于她可以如常活动、恢复正常饮食并做好回家的心理准备,故此不久后便能出院。她被安排在一星期后预约妇科肿瘤科医生覆诊,以检查伤口及检视最终的组织病理学报告。
黄女士的组织病理学结果显示为第一期 A 二级子宫内膜样腺癌。手术切缘无肿瘤累及,盆腔淋巴结没有转移。然而,组织学检查发现淋巴血管受大量的肿瘤细胞入侵。根据 ESMO-ESGO-ESTRO (2016) 指引5,医生应为她进行阴道近距离放射治疗(在阴道穹窿进行放射),以减少局部复发的机会。妇科肿瘤学委员会上在每月举行的会议上也有讨论黄女士的个案,一致认为要向她提供阴道近距离放射治疗的选择。
黄女士于手术后一星期覆诊,她的腹部伤口愈合良好,而在手术后一个月再次覆诊,亦发现她的阴道伤口愈合良好。医生与她讨论了组织病理学结果,并向她建议辅助阴道近距离放射治疗。她被转介至临床肿瘤科专科医生,让她获得有关辅助放射治疗的专家意见并作进一步讨论。
黄女士于港怡接受手术的六星期后,进行了阴道近距离放射治疗,当中包括四次疗程,为期两周。她对治疗有良好的耐受性。她现已完成了所有治疗,在完成治疗后的首两年会每三个月覆诊一次,从第三到第五年会每六个月覆诊一次,之后只需每年覆诊一次。每次覆诊时,黄女士都需要接受妇科检查和穹窿涂片。
- Janda M, Gebski V, Brand A, Hogg R, Jobling TW, Land R, Manolitsas T, McCartney A, Nascimento M, Neesham D, Nicklin JL, Oehler MK, Otton G,
Perrin L, Salfinger S, Hammond I, Leung Y, Walsh T, Sykes P, Ngan H,
Garrett A, Laney M, Ng TY, Tam KF, Chan K, Wrded CDH, Pather S, Simcock B, Farrell R, Obermair A. (2010) Quality of Life after total laparoscopic hysterectomy versus total abdominal hysterectomy for stage I endometrial cancer (LACE): a randomized trial. Lancet Oncol 11(8):772-80
- Andreas Obermair, Monika Janda, Jannah Baker, Srinivas KondalsamyChennakesavan, Alison Brand, Russell Hogg, Thomas W Jobling, Russell
Land, Tom Manolitsas, Marcelo Nascimento, Deborah Neesham, James L
Nicklin, Martin K Oehler, Geoff Otton, Lewis Perrin, Stuart Salfinger, Ian
Hammond, Yee Leung, Peter Sykes, Hextan Ngan, Andrea Garrett, Michael Laney, Tong Yow Ng, Karfai Tam, Karen Chan, David H Wrede, Selvan Pather, Bryony Simcock, Rhonda Farrell, Gregory Robertson, Graeme Walker,Anthony McCartney, Val Gebski. (2012) Improved surgical safety after laparoscopic compared to open surgery for apparent early stage endometrial cancer: results from a randomized controlled trial. Eur J Cancer 48(8):1147-53
Srinivas Kondalsamy-Chennakesavan, Monika Janda, Val Gebski, Jannah Baker, Alison Brand, Russell Hogg, Thomas W Jobling, Russell Land, Tom
Manolitsas, Marcelo Nascimento, Deborah Neesham, James L Nicklin, Martin K Oehler, Geoff Otton, Lewis Perrin, Stuart Salfinger, Ian Hammond, Y carcinoma of the corpus ee
Leung, Peter Sykes, Hextan Ngan, Andrea Garrett, Michael Laney, Tong Yow Ng, Karfai Tam, Karen Chan, David H Wrede, Selvan Pather, Bryony Simcock, Rhonda Farrell, Gregory Robertson, Graeme Walker, Anthony McCartney, Andreas Obermair. (2012) Risk factors to predict the incidence of surgical adverse events following open or laparoscopic surgery for apparent early stage endometrial cancer: results from a randomized controlled trial. Eur J Cancer 48(14):2155-62Monika Janda, PhD; Val Gebski, MStat; Lucy C. Davies, MSc; Peta Forder, MBiost; Alison Brand, FRANZCOG; Russell Hogg, FRANZCOG;
Thomas W. Jobling, FRANZCOG; Russell Land, FRANZCOG; Tom Manolitsas, FRANZCOG; Marcelo Nascimento, FRANZCOG;
Deborah Neesham, FRANZCOG; James L. Nicklin, FRANZCOG; Martin K. Oehler, FRANZCOG; Geoff Otton, FRANZCOG; Lewis Perrin, FRANZCOG; Stuart Salfinger, FRANZCOG; Ian Hammond, FRANZCOG; Yee Leung, FRANZCOG; Peter Sykes, FRANZCOG; Hextan Ngan, MD;
Andrea Garrett, FRANZCOG; Michael Laney, FRANZCOG; Tong Yow Ng, MD; Karfai Tam, MB, BS; Karen Chan, MB, BChir; C. David Wrede, MD; Selvan Pather, FRANZCOG; Bryony Simcock, FRANZCOG; Rhonda Farrell, FRANZCOG; Gregory Robertson, FRANZCOG; Graeme Walker, MD; Nigel R. Armfield, PhD; Nick Graves, PhD; Anthony J. McCartney, FRANZCOG; Andreas Obermair, MD, FRANZCOG(2017) Effect of Total Laparoscopic Hysterectomy vs Total Abdominal Hysterectomy on Disease-Free Survival Among Women With Stage I Endometrial Cancer: A Randomized Clinical Trial JAMA 2017, 317(12): 1224Colombo N, Creutzberg C, Amant F, et al. ESMO-ESGO-ESTRO consensus conference on endometrial cancer: diagnosis, treatment and follow-up. Int J Gynecol Cancer 2016;26:2–30.
McCulloch P, Altman DG, Campbell WB, et al. No surgical innovation without evaluation: the IDEAL recommendations. Lancet. 2009 Sep 26;374(9695):1105-12.






