港怡醫院經驗分享 — 治療早期子宮內膜樣腺癌
子宮體癌概述
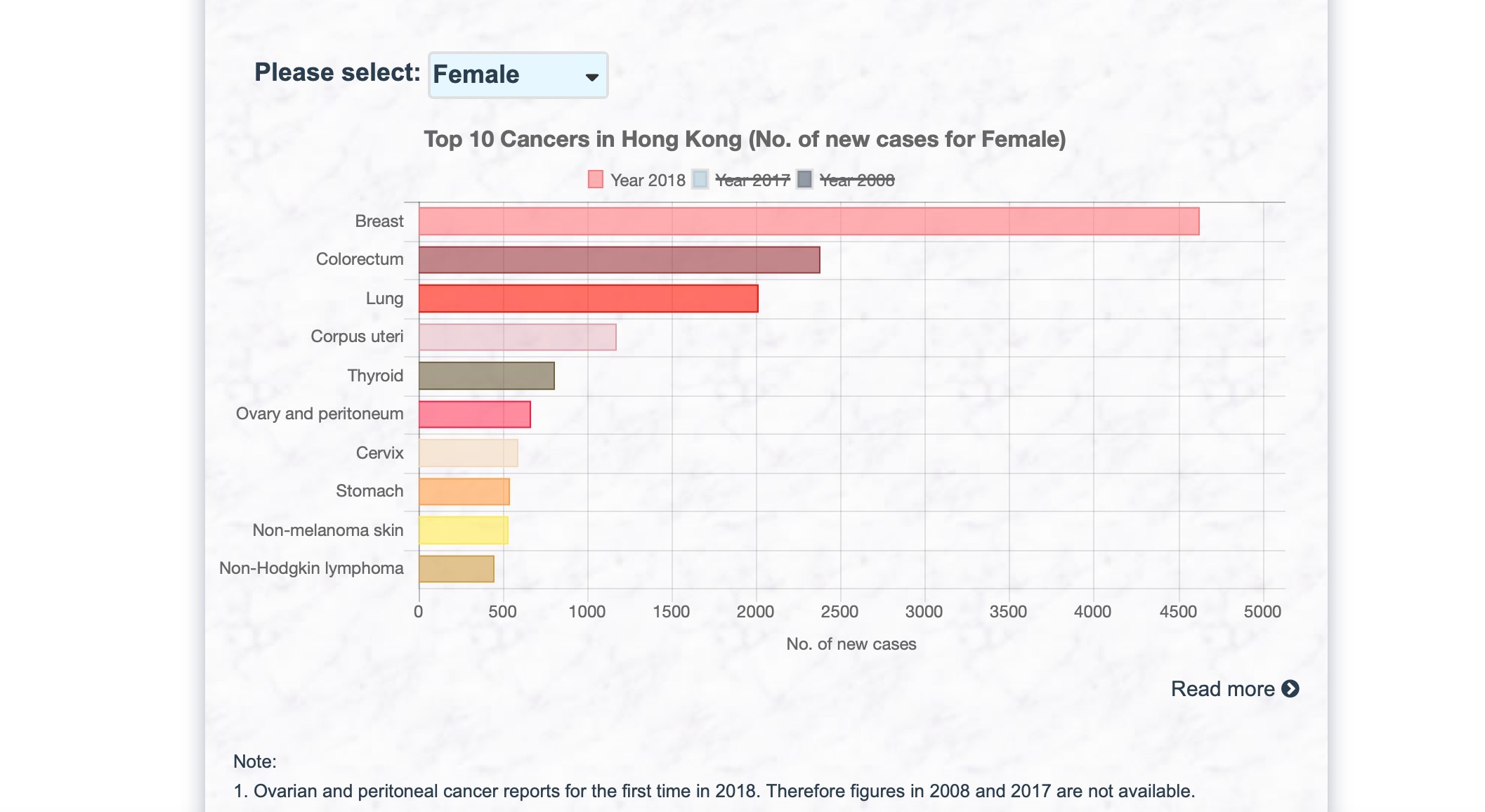
子宮體癌是香港最常見的婦科癌症。根據香港癌症資料統計中心(www3.ha.org.hk/cancereg/ ) 的最新數據,子宮體癌在最常見的女性癌症中排名第四。可幸的是,大多數患有子宮體癌的女性在早期都會出現停經後出血的情況。因此,每四位患有子宮體癌的病人當中,有三位是在最早期(即第一期)時發現,而第一期發現的子宮體癌,治癒率超過 80% 。然而,值得留意的是子宮體癌病人的柏氏抹片結果亦可能是正常的。
婦科醫生除了會為出現停經後出血情況的病人進行婦科檢查外,亦會為她們進行超聲波檢查。事實上,大多數出現停經後出血的女性均沒有癌症,超聲檢查結果亦可能為正常。然而,少數人可能會有增厚的子宮內膜。正常停經後婦女的子宮內膜厚度應為 5 毫米或以下,任何厚於 5 毫米的情況都可能表示有增生情況,這是癌前病變或癌症其中會出現的情況。婦科醫生會嘗試透過診所內可進行的子宮內膜抽吸術,從子宮內膜獲取組織學樣本。這方法對診斷子宮體癌的準確率超過90%,婦科醫生或者也可安排病人接受診斷性宮腔鏡檢查和刮宮術,以取得組織學的診斷結果。
每四名患有子宮體癌的女性中,便有一名會在停經前出現異常月經出血。雖然大多數 40 歲後出現月經異常出血的病人,在停經前幾年均會因荷爾蒙失調而被診斷為患上功能失調性子宮出血,但醫生亦必須考慮病人患上子宮體癌的可能性,尤其是對激素治療沒有反應的病人。
當透過組織學檢查確診為子宮體癌後,病人通常會被轉介至婦科腫瘤科專科醫生。婦科腫瘤科醫生會進一步評估病人情況,將其分為適當的風險狀態,以確定進行手術治療。
醫院管理局, 香港癌症資料統計中心 (www3.ha.org.hk/cancereg)
在港怡醫院,主診的婦科腫瘤科醫生會得到由婦科腫瘤科、臨床腫瘤科、腫瘤外科、腫瘤內科、放射科和病理學專科的醫生所組成的跨專科團隊的支援。這個跨專科醫生團隊會組成一個婦科腫瘤學委員會。自醫院成立以來,婦科腫瘤學委員都會每月定期舉行會議,並歡迎所有對治療婦科癌症有興趣的醫生參加。
婦科腫瘤學委員會定期召開會議,探討針對婦科癌症患者的最新循證治療方法,從而了解當中哪些治療方法和程序,可以於港怡安全且有效地應用在婦科癌症患者身上。癌症治療的發展一日千里,團隊除了必須追上最新的研究步伐外,亦同時要考慮為港怡的病人提供全面治療方案包括手術、放射治療、化療、標靶療法和其他證實為有效的治療。
此外,婦科腫瘤學委員會亦討論所有在港怡接受手術的婦科癌症患者,以確保她們獲得最適當的治療。會議亦會審核和檢視所有獲認可在港怡進行婦科癌症手術的醫生所提供的治療。據我們所知,港怡是香港唯一專為此目的而定期舉行婦科腫瘤學委員會會議的私營醫院。
婦科腫瘤學委員會的跨專科性質,確保港怡在治療每位婦科癌症病人時,能結合團隊成員的專科經驗,公開、不偏不倚地審核每位患者所接受的治療,確保港怡的病人得到具質素認保證的服務。港怡與香港大學合作的主要原則就是在港怡建立、促進和實行有效的臨床管治。
自從婦科腫瘤學委員會成立後,跨專科團隊在處理複雜癌症病例上的好處和優勢有目共睹,因此港怡的其他外科專科亦開始就各自的專科領域,定期召開腫瘤委員會會議。
在第一次見病人時,婦科腫瘤科醫生會詳細向病人查問病史,並進行身體檢查,包括婦科檢查和超聲波檢查,亦會檢視組織病理學報告和磁力共振(MRI)報告(如有)。 如沒有 MRI檢查報告,將安排進行腹部和骨盆的 MRI檢查。
婦科腫瘤科醫生在應診後需解答以下問題:
- 病人所患上的癌症是哪一類型的組織學腫瘤? 最常見的腫瘤類型是子宮內膜樣腺癌,亦即是本文的重點。
- 組織學分級屬於哪一級的癌症(第一、二或三級)?
第一級(分化良好)或第二級(中度分化)的癌症被認為是低級別癌症,而第三級(分化不良)癌症則被認為是具有較高癌症擴散機會的高級別癌症。
- 所患上的癌症屬於哪個階段?根據現有證據,是否有任何癌症擴散的證據?
可幸的是,75% 的子宮內膜樣腺癌病人在就診時均屬第一期或第二期(隱性)。
- 病人是否適合進行手術,如是者,她是否適合進行微創(腹腔鏡)子宮切除術?
醫生會根據這些評估,為病人的癌症經淋巴擴散的風險高低程度進行分級。
被歸類為具低度的癌症淋巴擴散風險且沒有手術禁忌情況的病人,會獲建議接受腹腔鏡子宮切除術合併雙側輸卵管及卵巢切除術(切除子宮以及輸卵管和卵巢)。 如果不建議進行腹腔鏡檢查,婦科腫瘤科醫生可能會建議開腹手術切除子宮、輸卵管和卵巢。
若病人被歸類為具高度的癌症經淋巴擴散風險(表 1),醫生除了會為病人切除子宮、輸卵管和卵巢外,亦會進行涉及切除盆腔(不論是否有主動脈旁淋巴結)的分期性治療程序,以了解影響最終分期的疾病淋巴擴散風險以及輔助治療(如放射治療)的必要性。
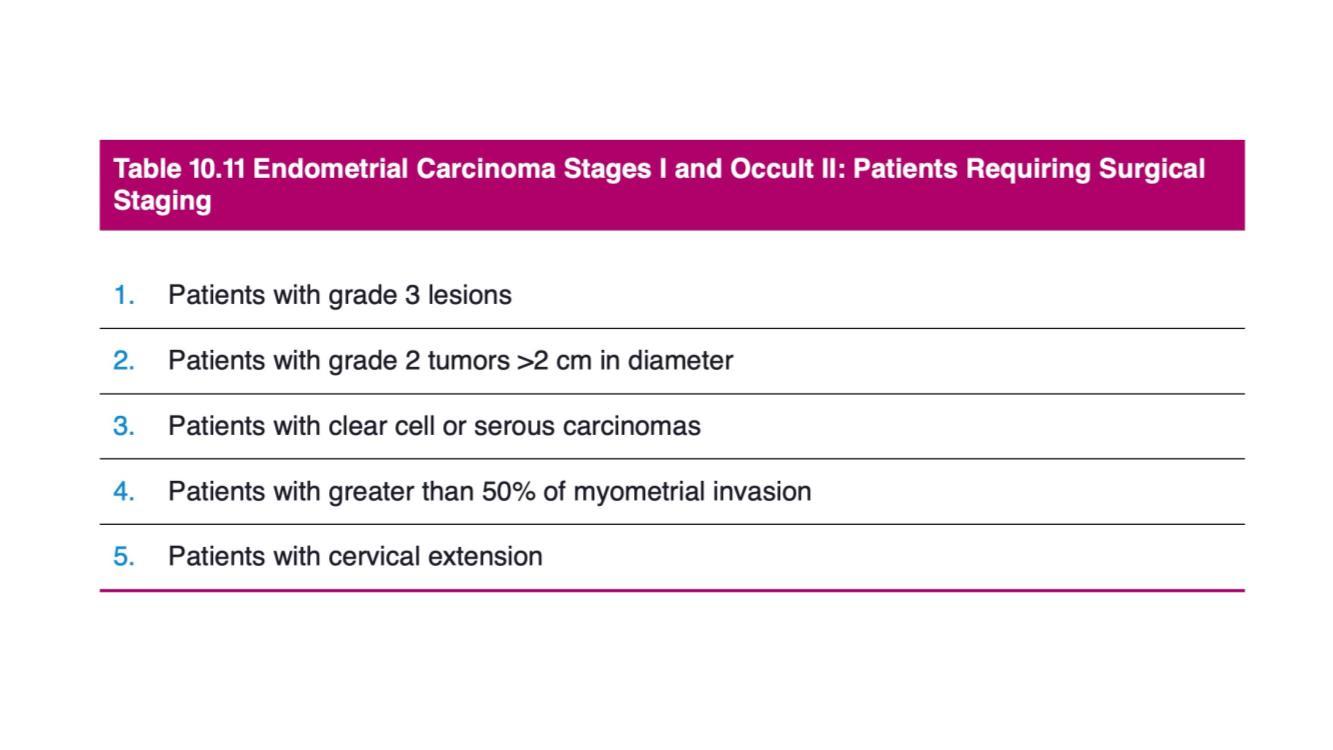
表 1:來源自Wolters Kluwer – Berek & Hacker’s Gynecologic Oncology(第 7 版,第 10 章)
早期低風險子宮體癌的標準手術治療是腹腔鏡子宮切除術合併雙側輸卵管及卵巢切除術。相比起開腹手術,腹腔鏡檢查(微創手術)是現時治療早期子宮體癌的既定手術方法,此手術不僅達到相同的存活率,病人亦能更快復原、減少住院時間和不良後果,以及有較佳的生活質素1、2、3、4。
要治療早期高危子宮體癌,除了切除子宮、兩側輸卵管和卵巢之外,亦需進行盆腔淋巴結切除術 (或需合併主動脈旁淋巴結清掃術)以作仔細的手術分期。這治療程序是必須的,因為醫生能根據最終的組織病理學結果,為病人度身定制合適的術後輔助治療。
有賴婦科腫瘤科醫生一直努力,務求令病人能在最少創傷的情況下得到最佳結果,手術的範圍和手術方法亦得以不斷發展。配合先進醫療科技,港怡一直為合適的早期低危子宮體癌的病人進行單孔腹腔鏡手術(SILS)或陰道自然孔洞內視鏡手術(vNOTES)。接受SILS 病人,其肚臍部位只會有一個傷口,而整個vNOTES的手術過程(包括腹腔鏡檢查 )更能在陰道內完成,完全不會造成可見的腹部傷口。
港怡亦與香港大學及其他主要的醫療機構合作,積極參與新技術和儀器的研究,務求在將病人創傷盡量減至最低的同時,亦不會影響存活率。在所有這些正進行的研究和技術改進的過程中,我們時刻都將病人安全放在首要位置。
分期手術後的結果可用作指引,以決定病人是否需要任何輔助治療以進一步降低復發機會。由於任何額外的治療都有潛在的副作用,故有必要決定哪些病人會從額外治療中受益;相反,有些病人只需要觀察而不需要接受額外治療。隨著將來會有如腫瘤分子譜分析等新資訊,一些現時沿用的指引亦將有所改變。目前港怡使用的是 ESMO-ESGO-ESTRO (2016) 指引,根據這指引及個別病人的不同情況,婦科腫瘤科醫生會決定哪些額外治療(如有)會對病人有好處。婦科腫瘤學委員會結合跨專科團隊成員的經驗和意見,亦會根據就個別病人因素和組織病理學的討論而達成一致意見。
子宮體癌是最常見的婦科惡性腫瘤。可幸的是,由於大多數病人都會在早期就被診斷出來,故此治癒率非常高。婦科腫瘤科醫生有責任根據手術前風險因素,為病人選擇最合適的手術。手術後,婦科腫瘤科醫生會根據手術後的發現和組織病理學結果,選擇最合適的術後治療選擇。根據術後風險分級,病人可能只需接受觀察,亦可能需要接受陰道近距離放射治療或體外放射治療結合化療。港怡目前可為病人提供全方位的輔助治療。
港怡在致力實踐最新循證管理的同時, 亦明白到每位女士的個別情況不同。故此,我們會根據病人的獨特情況,將這些指引適當地應用於她們身上。綜合各成員的專業知識和經驗,我們的跨專科婦科腫瘤學委員會可幫助婦科腫瘤科醫生作出適當決定,令治療效果更理想。
港怡與香港大學及其他主要的國際醫療機構合作,利用 IDEAL 指引 (https://www.ideal-collaboration.net),積極參與創新研究,了解使用最新內窺鏡機械人和儀器的可行性6。考慮到這些新技術可能帶來財政上的影響,我們在不影響病人安全和存活率的同時,不斷尋求最佳和最具成本效益的儀器,為病人進行適當的微創手術。除了為病人帶來裨益外,港怡亦努力尋求改善人體工程學和婦科外科醫生手術環境的外科技術,使他們能夠在不影響病人健康和安全的情況下,達到最佳表現。
憑藉對病人的這項承諾,促使我們繼續研究新發展,例如用於風險分級的子宮體癌分子譜分析和前哨淋巴結定位等,以代替為高危病人進行完全淋巴結切除術。
港怡具豐富婦科腫瘤學經驗的跨專科團隊致力為患有子宮體癌的病人提供最優質的循證治療。我們的首要目標,是確保患者得到最安全和最合符成本效益的診治。我們攜手合作,並充分利用跨專科團隊成員的綜合經驗,致力為病人提供最合適和創新的治療。
病人情況
黃女士今年 60 歲,育有兩名子女,亦有一名孫兒。她表示最近出現停經後出血的情況。黃女士於 52 歲停經,即八年前。多年來,她每年均會到她的婦科醫生處進行定期婦科檢查,而其柏氏子宮頸抹片檢查和盆腔超聲檢查報告均屬正常。六個月前,她做了一次例行婦科檢查,及後連續兩天,她發現內褲上出現血跡。除此以外,她在其他方面都很健康,亦沒有任何不適。除了維他命丸外,她並不需要定時服用其他藥物或補充劑。
因此,她決定諮詢她相熟的婦科醫生。醫生為她進行了婦科檢查及盆腔超聲波檢查。超聲波結果顯示其子宮內膜增厚至 1.2 厘米(正常內膜的厚度於停經後應少於5毫米)。她的婦科醫生於是在其診所內為她進行子宮內膜抽吸術,並將所得樣本送往進行組織病理學檢查。
三日後,黃女士接到診所的來電,表示她需要會見她的婦科醫生。醫生向她解釋說子宮內膜抽吸物顯示她患有子宮內膜樣腺癌,並將她轉介至婦科腫瘤科醫生作進一步治療。
檢查和診斷
婦科腫瘤科醫生為黃女士檢查,並檢視了她的組織病理學報告。經陰道的超聲波檢查顯示子宮大小正常,子宮內膜厚度為1.2厘米,腫瘤擴散到子宮肌層的可能極少(子宮肌層浸潤)。醫生檢查了黃女士的兩個卵巢,發現大小正常。臨時診斷為臨床第一期G2 (1aG2)子宮內膜樣腺癌。醫生安排黃女士在門診進行腹部和骨盆腔磁力共振(MRI)檢查,以進行術前分期和風險分級。
醫生為黃女士解釋MRI檢查結果,結果顯示有一個1.2 x 2.5厘米的子宮內膜腫瘤(子宮肌層),入侵範圍少於50%的子宮肌層,而當中沒有證據顯示腫瘤擴散至子宮外。由於腫瘤屬於組織病理學二級,最大直徑超過 2 厘米的腫瘤,黃女士被歸類為具有較高腫瘤經淋巴擴散風險,醫生建議她進行腹腔鏡全子宫切除術合併雙側輸卵管及卵巢切除術和雙側盆腔淋巴結切除術(使用微創手術切除她的子宮、輸卵管、卵巢和盆腔淋巴結)。醫生向黃女士解釋手術程序和風險,並獲得她的同意進行手術。港怡醫院還為她進行了費用諮詢,以估算其手術的總醫院費用。
治療的旅程
黃女士在手術前一晚8時入住港怡,而手術定於第二天早上8時進行。黃女士進行了手術前血液檢查、胸部 X 光和心電圖檢查。護士隨後為她安排灌腸以清理腸道,為手術作好準備。此外,她被禁止於午夜 12時後進食固體食物。然而,直至早上6時前,亦即是手術前兩個小時,她仍可繼續喝透明的流質飲料。醫護人員對黃女士就有關手術的任何問題都一一耐心解答。她的麻醉科醫生也在手術前與黃女士見面,解釋全身麻醉和手術後疼痛控制及風險,並獲得她的同意進行麻醉。
翌日早上,黃女士進行了全腹腔鏡子宮切除術合併雙側輸卵管卵巢切除術和雙側盆腔淋巴結切除術,手術成功且失血量極少。黃女士於手術後復原順利,而手術當天晚上更可進食。由於她可以如常活動、恢復正常飲食並做好回家的心理準備,故此不久後便能出院。她被安排在一星期後預約婦科腫瘤科醫生覆診,以檢查傷口及檢視最終的組織病理學報告。
黃女士的組織病理學結果顯示為第一期 A 二級子宮內膜樣腺癌。手術切緣無腫瘤累及,盆腔淋巴結沒有轉移。然而,組織學檢查發現淋巴血管受大量的腫瘤細胞入侵。根據 ESMO-ESGO-ESTRO (2016) 指引5,醫生應為她進行陰道近距離放射治療(在陰道穹窿進行放射),以減少局部復發的機會。婦科腫瘤學委員會上在每月舉行的會議上也有討論黃女士的個案,一致認為要向她提供陰道近距離放射治療的選擇。
黃女士於手術後一星期覆診,她的腹部傷口癒合良好,而在手術後一個月再次覆診,亦發現她的陰道傷口癒合良好。醫生與她討論了組織病理學結果,並向她建議輔助陰道近距離放射治療。她被轉介至臨床腫瘤科專科醫生,讓她獲得有關輔助放射治療的專家意見並作進一步討論。
黃女士於港怡接受手術的六星期後,進行了陰道近距離放射治療,當中包括四次療程,為期兩週。她對治療有良好的耐受性。她現已完成了所有治療,在完成治療後的首兩年會每三個月覆診一次,從第三到第五年會每六個月覆診一次,之後只需每年覆診一次。每次覆診時,黃女士都需要接受婦科檢查和穹窿塗片。
- Janda M, Gebski V, Brand A, Hogg R, Jobling TW, Land R, Manolitsas T, McCartney A, Nascimento M, Neesham D, Nicklin JL, Oehler MK, Otton G,
Perrin L, Salfinger S, Hammond I, Leung Y, Walsh T, Sykes P, Ngan H,
Garrett A, Laney M, Ng TY, Tam KF, Chan K, Wrded CDH, Pather S, Simcock B, Farrell R, Obermair A. (2010) Quality of Life after total laparoscopic hysterectomy versus total abdominal hysterectomy for stage I endometrial cancer (LACE): a randomized trial. Lancet Oncol 11(8):772-80
- Andreas Obermair, Monika Janda, Jannah Baker, Srinivas KondalsamyChennakesavan, Alison Brand, Russell Hogg, Thomas W Jobling, Russell
Land, Tom Manolitsas, Marcelo Nascimento, Deborah Neesham, James L
Nicklin, Martin K Oehler, Geoff Otton, Lewis Perrin, Stuart Salfinger, Ian
Hammond, Yee Leung, Peter Sykes, Hextan Ngan, Andrea Garrett, Michael Laney, Tong Yow Ng, Karfai Tam, Karen Chan, David H Wrede, Selvan Pather, Bryony Simcock, Rhonda Farrell, Gregory Robertson, Graeme Walker,Anthony McCartney, Val Gebski. (2012) Improved surgical safety after laparoscopic compared to open surgery for apparent early stage endometrial cancer: results from a randomized controlled trial. Eur J Cancer 48(8):1147-53
Srinivas Kondalsamy-Chennakesavan, Monika Janda, Val Gebski, Jannah Baker, Alison Brand, Russell Hogg, Thomas W Jobling, Russell Land, Tom
Manolitsas, Marcelo Nascimento, Deborah Neesham, James L Nicklin, Martin K Oehler, Geoff Otton, Lewis Perrin, Stuart Salfinger, Ian Hammond, Y carcinoma of the corpus ee
Leung, Peter Sykes, Hextan Ngan, Andrea Garrett, Michael Laney, Tong Yow Ng, Karfai Tam, Karen Chan, David H Wrede, Selvan Pather, Bryony Simcock, Rhonda Farrell, Gregory Robertson, Graeme Walker, Anthony McCartney, Andreas Obermair. (2012) Risk factors to predict the incidence of surgical adverse events following open or laparoscopic surgery for apparent early stage endometrial cancer: results from a randomized controlled trial. Eur J Cancer 48(14):2155-62Monika Janda, PhD; Val Gebski, MStat; Lucy C. Davies, MSc; Peta Forder, MBiost; Alison Brand, FRANZCOG; Russell Hogg, FRANZCOG;
Thomas W. Jobling, FRANZCOG; Russell Land, FRANZCOG; Tom Manolitsas, FRANZCOG; Marcelo Nascimento, FRANZCOG;
Deborah Neesham, FRANZCOG; James L. Nicklin, FRANZCOG; Martin K. Oehler, FRANZCOG; Geoff Otton, FRANZCOG; Lewis Perrin, FRANZCOG; Stuart Salfinger, FRANZCOG; Ian Hammond, FRANZCOG; Yee Leung, FRANZCOG; Peter Sykes, FRANZCOG; Hextan Ngan, MD;
Andrea Garrett, FRANZCOG; Michael Laney, FRANZCOG; Tong Yow Ng, MD; Karfai Tam, MB, BS; Karen Chan, MB, BChir; C. David Wrede, MD; Selvan Pather, FRANZCOG; Bryony Simcock, FRANZCOG; Rhonda Farrell, FRANZCOG; Gregory Robertson, FRANZCOG; Graeme Walker, MD; Nigel R. Armfield, PhD; Nick Graves, PhD; Anthony J. McCartney, FRANZCOG; Andreas Obermair, MD, FRANZCOG(2017) Effect of Total Laparoscopic Hysterectomy vs Total Abdominal Hysterectomy on Disease-Free Survival Among Women With Stage I Endometrial Cancer: A Randomized Clinical Trial JAMA 2017, 317(12): 1224Colombo N, Creutzberg C, Amant F, et al. ESMO-ESGO-ESTRO consensus conference on endometrial cancer: diagnosis, treatment and follow-up. Int J Gynecol Cancer 2016;26:2–30.
McCulloch P, Altman DG, Campbell WB, et al. No surgical innovation without evaluation: the IDEAL recommendations. Lancet. 2009 Sep 26;374(9695):1105-12.






